“日健”热烈庆祝中国心脏大会(CHC)2024在北京盛大召开
2024-08-30 10:19
冠脉微血管疾病,有了新分类和诊断标准!
近年来,随着循证医学和介入性心脏病学的迅速发展,冠脉微血管疾病(CMVD)的临床意义日益受到人们的高度重视。2017年,山东大学齐鲁医院张运院士牵头在本刊发表了第一版的《冠状动脉微血管疾病诊断和治疗的中国专家共识》。近期,张运院士等发布新共识,对CMVD领域的最新进展进行了总结,提出了新的CMVD分类,推荐了规范的诊断途径和标准以及治疗策略。
分类:分四大类和九个亚类
新共识提出,CMVD分四大类和九个亚类:
(1)心肌缺血相关CMVD:非阻塞性冠脉缺血相关CMVD;阻塞性冠脉缺血相关CMVD;
(2)心梗相关CMVD:非阻塞性冠脉心梗相关CMVD;阻塞性冠脉心梗相关CMVD;
(3)冠脉血运重建相关CMVD:急诊经皮冠脉介入治疗(PCI)相关CMVD;择期PCI相关CMVD;冠脉旁路移植术(CABG)相关CMVD;
(4)非动脉粥样硬化性心脏病相关CMVD:合并心肌肥厚的CMVD;不伴心肌肥厚的CMVD。
发病机制
在CMVD的发病机制方面,新共识新增了冠脉血流的调节机制、微血管阻塞方面的内容,同时对冠脉微循环结构异常和功能异常方面的机制进行了更新。
新共识指出,CMVD的发病机制涉及三个关键机制(图1):
第一个是冠脉微循环的结构异常。遗传变异、血液动力学变化和神经体液因素可能导致内皮功能障碍、成纤维细胞和血管平滑肌细胞增殖和胶原沉积,导致微血管重构、狭窄以及毛细血管稀疏。
第二个是微血管阻塞。急性冠脉闭塞和心肌再灌注损伤引发一系列生化和代谢反应,导致微血管损伤和阻塞。冠脉介入治疗可能产生微血栓和斑块碎片,导致微血管闭塞。
第三个是冠脉微循环的功能异常。受损的内皮依赖性或内皮非依赖性血管舒张、微血管痉挛和心脏交感神经元功能障碍可能导致微血管的收缩功能增强

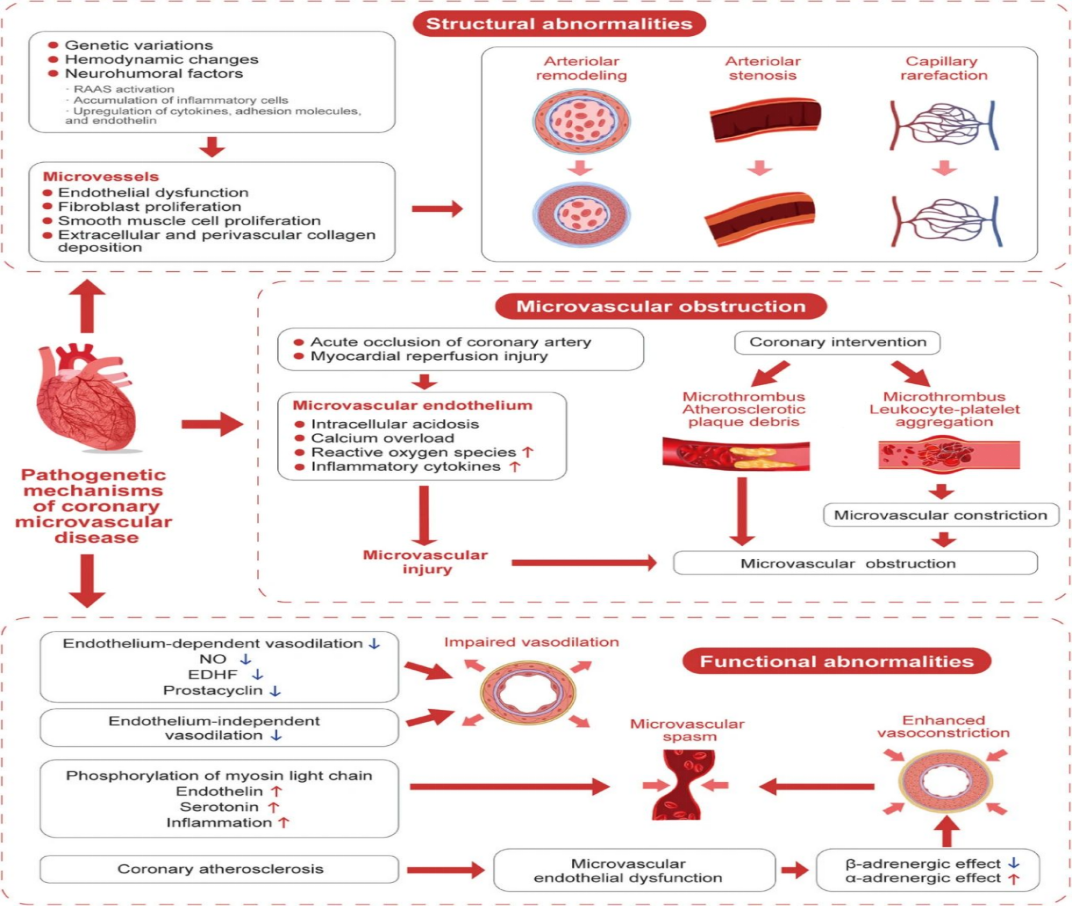
图1 CMVD的发病机制
诊断技术
用于评价冠脉微血管功能的血管活性药物除了腺苷、双嘧达莫、乙酰胆碱,共识新增了腺苷A2A受体选择性激动剂Regadenoson和尼可地尔。
可用于评价冠脉微血管功能的无创技术包括:经胸超声冠脉血流显像(TTDE)、心肌声学造影(MCE)、单光子发射计算机断层成像(SPECT)、正电子发射型计算机断层显像(PET)、心脏磁共振成像(CMR)、CT灌注扫描(CTP)。
可用于评价冠脉微血管功能的有创技术包括:冠脉造影、冠脉内温度-压力测量、冠脉内多普勒流速测量、冠脉痉挛诱导试验。
CMVD的诊断流程见图2。
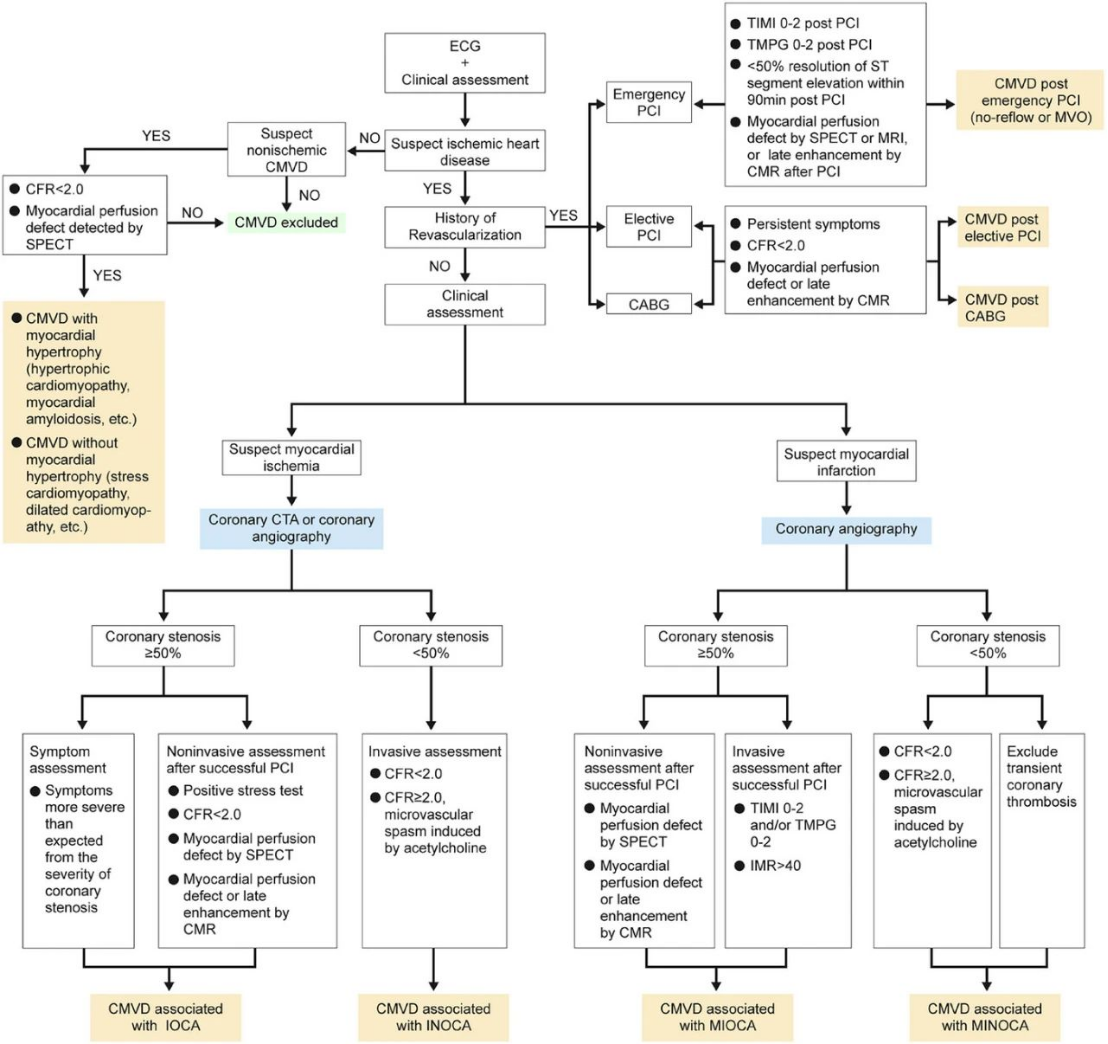

图2 CMVD的诊断流程
临床表现和诊断标准
1、 非阻塞性冠脉缺血相关CMVD
此类CMVD也被称为原发性稳定性微血管心绞痛,患者表现为持续心肌缺血的症状,冠脉血流储备较低,或有微血管痉挛的实验室证据,但没有心外膜冠脉的阻塞性病变。主要症状是劳力性胸痛,这与严重冠脉狭窄患者的胸痛很难区分。
以下特征提示可能为CMVD:女士常见,大多数发生在绝经后;大多数患者经历分娩引起的胸痛,极少数在休息时出现胸痛;胸痛单次发作持续时间较长,50%以上发作持续10 min以上,停止运动后不适持续数分钟;硝酸甘油对胸痛无效,甚至使胸痛加重。
此类CMVD的诊断标准如下:
(1)有典型临床症状;
(2)至少有下列一项心肌缺血的客观证据:劳累诱发或自发性典型胸痛伴心电图ST段压低;SPECT显示可逆性心肌灌注缺损;多普勒超声显示应激期间冠脉血流储备降低(< 2.0),或CMR显示心肌灌注储备指数(MPRI)降低(< 2.0);PET显示有心肌缺血的代谢证据;
(3)冠脉造影显示冠脉正常,或冠状动脉壁不规则或管腔狭窄<50%;
(4)如果临床高度怀疑CMVD,但冠脉血流储备≥2.0,可在严密监护下进行冠脉内乙酰胆碱激发试验。如出现心绞痛症状且心电图显示缺血性ST-T改变,而心外膜冠脉无痉挛,则确诊为CMVD;
(5)应排除非心原性胸痛和其他心脏疾病,如变异型心绞痛、心肌病、心肌炎或瓣膜性心脏病。
2、阻塞性冠脉缺血相关CMVD
当稳定性心绞痛是由CMVD和心外膜冠脉阻塞性病变所致时,患者可能会经历长时间的心绞痛发作,触发心绞痛的体力活动阈值具有高度变异性,并且舌下含服硝酸甘油无效。此外,心绞痛的严重程度往往超过冠脉狭窄程度所预期的程度。
推荐用以下标准来诊断与阻塞性冠脉缺血相关的CMVD:
(1)有典型的临床症状;
(2)成功行PCI后,早期负荷试验阳性;
(3)冠脉血流储备< 2.0,或PCI缓解冠脉狭窄后冠脉内乙酰胆碱激发试验阳性,诱发典型的心绞痛和缺血性ST-T改变,但无心外膜冠脉痉挛;
(4)接受择期PCI的患者TIMI血流分级<3级和(或)TIMI心肌灌注分级(TMPG)<3级;
(5)接受PCI的患者,出院前SPECT或MRI显示心肌灌注缺损,或MRI显示钆延迟增强。然而,在PCI术后患者中,是否存在PCI相关的CMVD需要进一步查明
3、非阻塞性冠脉心梗相关CMVD
非阻塞性冠脉心梗是在排除心外膜阻塞性和痉挛性冠脉病变、短暂性冠脉血栓形成、心肌病和其他心血管病后,一种具有非ST段抬高型心梗(STEMI)症状和冠脉微血管功能障碍实验室证据的综合征。
其最常见的原因是斑块破裂或侵蚀、血栓栓塞、遗传性血栓形成倾向或与微血管痉挛相关的微血管阻塞。
其临床表现为休息或清晨时反复出现胸痛,以及轻度体力活动诱发的胸痛,这种疼痛可能持续1~2小时,硝酸甘油给药无效。可在胸痛发作期间或在动态心电图上记录缺血性和动态ST-T变化。
非阻塞性冠脉心梗患者的主要不良心血管事件发生率较高,生活质量较低,但临床诊断途径有待确定。
4、阻塞性冠脉心梗相关CMVD
此类CMVD经常与微血管阻塞联系在一起。在STEMI伴微血管阻塞患者中,PCI术后左室重构、心衰发生率和死亡率较高。成功行PCI后1年,1/3~1/2的患者出现CMVD相关心绞痛,伴左室重构、心功能不全和心血管事件。
内皮功能障碍、氧化应激、一氧化氮生成减少、既往CMVD和缺血/再灌注损伤被认为是微血管阻塞患者出现CMVD的促进因素。但是,有必要考虑急诊PCI相关CMVD的可能性。
5、急诊PCI相关CMVD
在接受急诊PCI的STEMI患者中,微血管阻塞的发生率为5%~50%。
以下情况提示存在微血管阻塞:
(1)PCI术后TIMI血流分级0~2级;
(2)PCI术后TIMI心肌灌注分级0~2级;
(3)PCI术后90分钟心电图ST段抬高回落<50%;
(4)出院前SPECT显示局部心肌无灌注区,MRI显示首过灌注缺损或钆延迟增强。
此外,在因急性冠脉综合征接受PCI或大隐静脉旁路移植术后再狭窄的患者中,来自压缩斑块的动脉粥样碎片可能进入远端血管,导致微栓塞和小的心梗。
6、择期PCI相关CMVD
约1/3接受择期PCI的患者可出现CMVD,其表现为PCI术后肌钙蛋白水平升高、反复心绞痛以及主要不良心血管事件、死亡、心梗和再次PCI的风险增加。
其机制包括:支架置入期间斑块碎片的远端栓塞、PCI术前已存在CMVD、球囊扩张引起的冠脉微血管中α肾上腺素能交感神经张力增加、洗脱药物支架引起的原有内皮功能障碍加重。
择期PCI相关CMVD的诊断标准包括:
(1)有典型临床表现;
(2)PCI术后冠脉内多普勒超声显示冠脉血流储备 < 2.5;
(3)PCI术后即刻测量的微循环阻力指数(IMR )≥ 25。
7、CABG相关CMVD
如果CABG术后反复发生心绞痛,在大多数情况下应考虑合并CMVD,其机制涉及冠脉微血管的结构和功能异常。
在CABG手术期间,许多因素可能会影响冠脉微血管的功能,包括心脏骤停、体外循环、心肌缺血和炎症反应。CABG术后心肌损伤对患者预后的影响与PCI相似,表明无论何种机制,预后最终取决于心肌坏死的程度。CABG术后心肌损伤可能与CMVD诱发的电不稳定或持续心肌缺血有关。
此外,CMVD也常见于心脏移植受者的同种异体移植冠状血管病,它独立于心外膜冠脉疾病,并与死亡风险相关。
8、合并心肌肥厚的CMVD
(1)肥厚型心肌病相关CMVD:微血管病理特征包括小动脉壁增厚、管腔狭窄和毛细血管稀疏。许多研究表明,虽然在非肥大心肌区域检测到冠脉血流储备降低,但在心内膜下和肥大区域更显著。长期CMVD可能诱发反复心肌缺血和心肌细胞死亡,导致局部心肌纤维化。在肥厚型心肌病患者中,CMR显示钆延迟增强图像。PET检测到的CMVD是左室重构、收缩功能障碍、临床恶化和死亡的可靠预测因子。
(2)Anderson–Fabry病(法布雷病)相关CMVD:CMVD已成为法布雷病相关心肌病的一个重要特征。相当多的此类疾病患者经历心绞痛而无冠脉狭窄。近期研究表明,轻度冠脉微血管功能障碍是心肌肥厚出现前的表型特征。
(3)心脏淀粉样变性相关CMVD:发病机制包括小动脉壁浸润和增厚、管腔狭窄、自主神经失调和内皮功能障碍引起的微血管功能障碍、淀粉样蛋白间质沉积引起的壁外压迫、左室充盈压升高引起的微血管灌注压降低。在全身淀粉样变性患者中,在出现典型的全身表现之前,可能会先出现心绞痛伴冠脉血流储备降低。
(4)主动脉瓣狭窄相关CMVD:大约40%的主动脉瓣狭窄患者发生无心外膜冠心病的心绞痛,这会增加猝死风险。这些患者表现出心肌血流量和冠脉血流储备降低,运动耐量减弱。冠脉血流储备降低是主动脉瓣狭窄患者心血管事件的唯一独立预测因子。经导管和经胸主动脉瓣置换术可通过降低左心室壁应力促使心肌灌注和收缩力恢复,并改善冠脉微血管功能。
9、不伴心肌肥厚的CMVD
(1)应激性心肌病(Takotsubo心肌病):一项研究表明,CMVD可能与应激性心肌病的发病机制有关。在应激性心肌病急性期,经胸多普勒超声或PET显示冠脉微血管血流量和冠脉血流储备降低。然而,大多数患者的CMVD是可逆的。在另一项研究中,冠脉内注射腺苷后,收缩功能减弱的心肌节段中的灌注缺陷得到改善,并在1个月随访时完全消除。冠脉造影显示慢血流的患者长期预后较差。
(2)扩张型心肌病:近期研究发现,CMVD引起的心肌缺血是扩张型心肌病进展的独立危险因素。伴中、重度左室重构的扩张型心肌病患者,往往心肌灌注异常。此外,CMVD的严重程度是扩张型心肌病患者死亡和心衰加重的独立预测因素。
(3)射血分数保留的心衰(HFpEF):HFpEF被重新定义为以多器官炎症和微血管功能障碍为特征的全身性疾病。CMVD在HFpEF的发病和进展过程中起着关键作用。在一项小型前瞻性观察研究中,与对照组相比,HFpEF患者的平均冠脉血流储备显著降低,平均微循环阻力指数显著增加。此外,超过1/3的患者出现明显的CMVD,这与随访期间心衰导致的死亡或住院有关。在HFpEF患者中,使用多普勒导丝测量的冠脉血流动力学表明,CMVD主要是由内皮依赖性和内皮非依赖性微血管功能障碍所致。CMVD女性患者通常左室舒张功能受损,CMVD会增加HFpEF的风险。但是,CMVD和HFpEF之间的因果关系仍不清楚。
(4)糖尿病性心肌病:近期的前瞻性研究表明,糖尿病性心肌病可能是糖尿病相关HFpEF的一种独特的高风险临床表型,其特点是血清N末端B型利钠肽原水平升高、心肌纤维化、血管内皮功能障碍以及心衰发病率和死亡率升高。糖尿病患者微血管疾病的机制包括晚期糖基化终产物沉积、血管炎症、一氧化氮生成减少和内皮细胞凋亡,从而导致微血管功能障碍和毛细血管稀疏。
非阻塞性冠脉缺血相关CMVD的治疗
1、 危险因素管理
动脉粥样硬化是大多数CMVD的病理基础,并且动脉粥样硬化的传统危险因素如吸烟、高血压、高脂血症和糖尿病可能促进CMVD的发展。因此,控制危险因素的动脉粥样硬化一级预防可能有助于缓解CMVD和心绞痛症状。
2、 生活方式调节
CMVD患者的生活方式管理与动脉粥样硬化患者相似,包括健康饮食、戒烟和体重控制。个体化锻炼计划和心脏康复可以改善CMVD患者的心绞痛症状、运动耐量、生活质量和冠脉血流储备。由于冠脉大血管和微血管痉挛通常由应激诱发,尤其是在女性患者中,因此预防应激和心理咨询可能是必要的,行为疗法可能有助于缓解压力和减少痉挛性心绞痛。
3、 CMVD的治疗
建议基于使用有创压力导丝的冠脉功能检查和使用乙酰胆碱注射的内皮功能检查来对CMVD进行分层诊断和治疗。
微血管心绞痛的治疗:包括β受体阻滞剂、钙拮抗剂、尼可地尔、雷诺嗪、曲美他嗪、ACEI/ARB、伊伐布雷定、内皮素受体拮抗剂(zibotentan)、三环类抗抑郁药(用于常规抗心绞痛药物效果不佳或对心脏疼痛反应过度的患者)、非药物治疗(脊髓电刺激或增强型体外反搏,用于药物难治性微血管心绞痛患者)。
血管痉挛性心绞痛的治疗:钙拮抗剂、硝酸酯类、尼可地尔、Rho激酶抑制剂(Fasudil)、磷酸二酯酶(PDE)抑制剂、β受体阻滞剂。
微血管心绞痛合并血管痉挛性心绞痛的治疗:钙拮抗剂、尼可地尔、曲美他嗪、他汀。
阻塞性冠脉缺血相关CMVD的治疗
生活方式的改善,如健康饮食、戒烟、体育锻炼、心脏康复、控制体重、避免压力和心理咨询,可以改善此类患者的预后和冠脉血流储备。
抗动脉粥样硬化治疗:抗血小板治疗(小剂量阿司匹林、阿司匹林不耐受者用氯吡格雷或替格瑞洛、缺血风险高者用替格瑞洛替代氯吡格雷)、冠心病二级预防(他汀、ACEI/ARB、β受体阻滞剂)。
CMVD的分层治疗同非阻塞性冠脉缺血相关CMVD的治疗。
冠脉血运重建:当主要冠脉狭窄≥90%或广泛心肌缺血或血流储备分数<0.8时,可进行血运重建。
非阻塞性冠脉心梗相关CMVD的治疗
建议基于使用有创压力导丝的冠脉功能检查和使用乙酰胆碱注射的内皮功能检查来进行分层诊断和治疗。
CMVD的分层治疗同非阻塞性冠脉缺血相关CMVD的治疗。
冠心病二级预防:他汀、ACEI/ARB、β受体阻滞剂、阿司匹林联合氯吡格雷或替格瑞洛。
阻塞性冠脉心梗相关CMVD的治疗
PCI术前药物治疗:双联抗血小板治疗、他汀。
PCI术中药物治疗:血小板糖蛋白IIb/IIIa受体拮抗剂、纤溶酶原激活物、腺苷、尼可地尔、硝普钠、维拉帕米和地尔硫䓬。
非药物治疗:冠脉血栓抽吸、近端或远端保护装置、准分子激光冠脉粥样硬化切除术、延期支架置入术。
急性心梗成功干预后CMVD的治疗
急性心梗患者再灌注治疗的最终目标是减轻CMVD和保护心功能。
药物治疗包括:β受体阻滞剂、他汀、腺苷、尼可地尔、血小板糖蛋白IIb/IIIa受体拮抗剂、替格瑞洛、心房利钠肽、红细胞生成素、铁螯合剂。
非药物治疗包括:缺血适应、压力控制间歇性冠状窦闭塞(PICSO)。
非动脉粥样硬化性心脏病相关CMVD的治疗
合并心肌肥厚的CMVD:
(1)治疗原发病:高血压性心肌肥厚(ACEI/ARB、钙拮抗剂)、肥厚型心肌病(室间隔切除或化学消融)、主动脉瓣狭窄(主动脉瓣置换术)。
(2)CMVD的治疗:ACEI/ARB、β受体阻滞剂、钙拮抗剂。
不伴心肌肥厚的CMVD:ACEI/ARB(伴心衰的扩张型心肌病的一线治疗药物)、β受体阻滞剂(用于扩张型心肌病患者)、别嘌呤醇(用于合并高尿酸血症的扩张型心肌病患者)
尼可地尔在冠脉微血管病变治疗中的地位
在治疗冠脉微血管病变的众多药物中,尼可地尔具有独特的双重作用机制,即KATP通道开放作用和类硝酸酯作用,其中钾离子通道开放作用具有扩张微小冠脉,增加冠脉血流,降低后负荷,模拟缺血预适应,保护心肌的作用,类硝酸酯作用能够扩张大冠脉,舒张容量血管,减少前负荷;临床循证证据充分,研究显示,尼可地尔可显著缓解微血管性心绞痛的发作,显著降低心绞痛患者的主要终点事件发生率达17%,显著降低IHD患者全因死亡达35%,降低心源性死亡达56%,对14324例使用尼可地尔患者的上市后安全性观察发现,尼可地尔具有良好的安全性,获多国权威指南肯定,是治疗冠状动脉微血管心绞痛的首选药物。
参考文献:
[1]Chinese expert consensus on the diagnosis and treatment of coronary microvascular diseases (2023 Edition). MedComm, 2023, 4(6): e438.
[2]中华医学会心血管病学分会基础研究学组,中华医学会心血管病学分会介入心脏病学组,中华医学会心血管病学分会女性心脏健康学组,中华医学会心血管病学分会动脉粥样硬化和冠心病学组. 冠状动脉微血管疾病诊断和治疗的中国专家共识. 中国循环杂志, 2017, 32(5): 421-430. DOI: 10.3969/j.issn.1000-3614.2017.05.003
[3] Taira N, et al. Am J Cardiol. 1989 Jun ;63(21):18J-24J.
[4] Jaw-Wen C, Wen-Lieng L, Nai-Wei H, et al.The American journal of cardiology, 1997, 80(1): 32-38.
[5] IONA Study Group.Effect of nicorandil on coronary events in patients with stable angina: the Impact Of Nicorandil in Angina (IONA) randomised trial.Lancet. 2002 Apr 13;359(9314):1269-75.
[6] Horinaka S, Yabe A, Yagi H.Effects of nicorandil on cardiovascular events in patients with coronary artery disease in the Japanese Coronary Artery Disease (JCAD) study.Circ J. 2010 Mar;74(3):503-9.
[7] 喜格迈说明书
[8] 中华医学会心血管病学分会基础研究学组,中华医学会心血管病学分会介入心脏病学组,中华医学会心血管病学分会女性心脏健康学组, 等.冠状动脉微血管疾病诊断和治疗的中国专家共识.中国循环杂志,2017,32(5):421-430.
审批编码:SIG-P-202408113-EXP202708





